COMMUNIQUE DE PRESSE: Décentralisation du diagnostic de la tuberculose pédiatrique
vers les hôpitaux de district et les centres de santé primaire
dans les pays à forte incidence de tuberculose et à ressources limitées
Retour
Décentralisation du diagnostic de la tuberculose pédiatrique
vers les hôpitaux de district et les centres de santé primaire
dans les pays à forte incidence de tuberculose et à ressources limitées
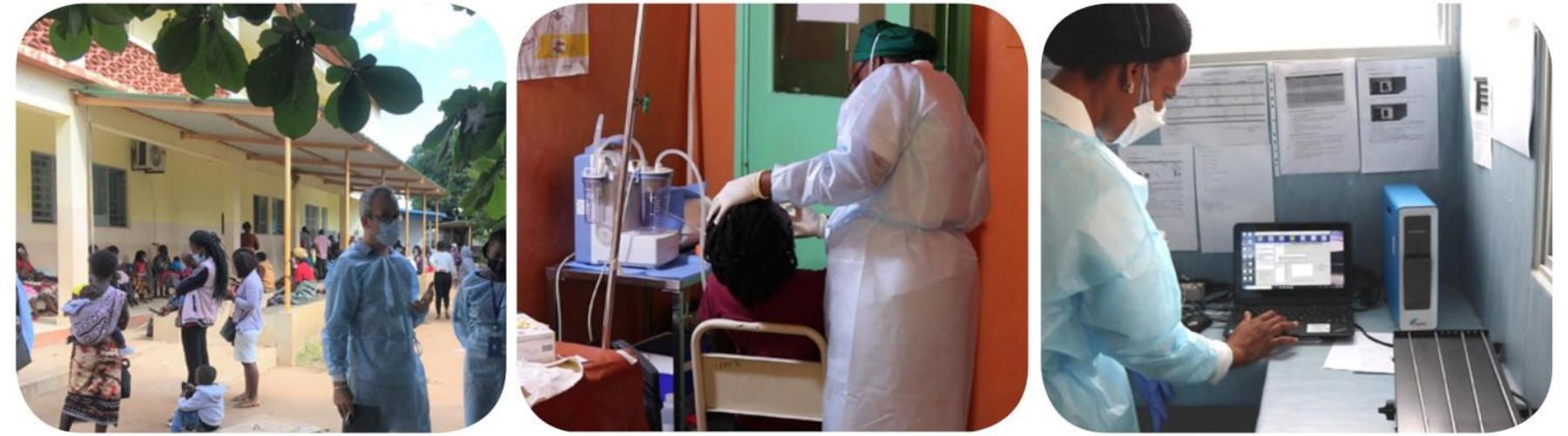
Deux évaluations issues d’une étude portant sur la décentralisation du diagnostic de la tuberculose de l’enfant dans les hôpitaux de district et les centres de santé primaire viennent d’être publiées dans le journal eClinicalMedicine. L’étude a été menée dans six pays à forte incidence de tuberculose (Cambodge, Cameroun, Côte d’Ivoire, Mozambique, Sierra Leone et Ouganda) dans le cadre du projet TB-Speed mis en oeuvre par l’Institut Pasteur (Cambodge), l’IRD (Cameroun), PACCI (Côte d’Ivoire), l’Instituto Nacional de Saude (Mozambique), Soltis (Sierra Leone), MU-JHU (Ouganda) et coordonné par l’Université de Bordeaux (France).
La première publication, dirigée par l’Institut de recherche ougandais MU-JHU (une collaboration de recherche en Ouganda entre l’université Makerere et l’université John Hopkins), l’Institut de recherche pour le développement (IRD) et l’université de Bordeaux, évalue l’effet de la décentralisation du diagnostic de la tuberculose de l’enfant dans les hôpitaux de district et les centres de santé primaires. La seconde publication, dirigée par l’université de Sheffield (Royaume-Uni) et l’université de Bordeaux, évalue le rapport coût-efficacité et l’impact budgétaire de cette décentralisation.
La tuberculose touche plus d’un million d’enfants chaque année, mais moins de la moitié d’entre eux sont diagnostiqués et traités. Ce sous-diagnostic est à l’origine de plus de 200 000 décès chaque année. Le diagnostic de la tuberculose est complexe chez les enfants, car il nécessite des procédures spécifiques de prélèvement d’échantillons pour les tests, une expertise clinique et une bonne interprétation de la radiographie pulmonaire. Dans les pays à ressources limitées, ces capacités de diagnostic manquent aux niveaux périphériques des services de santé dans lesquels la majorité des enfants viennent se faire soigner. En 2022, l’Organisation Mondiale de la Santé a recommandé la décentralisation des services de lutte contre la tuberculose de l’enfant afin d’améliorer l’accès aux soins dans les centres de santé périphériques.
La faible détection de la tuberculose chez les enfants s’explique en grande partie par leur difficulté à produire spontanément des expectorations et le faible rendement diagnostique des tests microbiologiques actuels, en raison de la nature paucibacillaire de la tuberculose chez les enfants. Un autre facteur important expliquant cette faible détection est lié à l’organisation des systèmes de santé. Dans la majorité des pays à forte incidence de tuberculose et aux ressources limitées, les services de soins contre la tuberculose sont souvent centralisés au niveau régional, inaccessibles pour la plupart des enfants. Les méthodes de recueil d’échantillons respiratoires adaptées aux enfants et les tests rapides de détection moléculaire font souvent défaut aux niveaux périphériques des services de santé. La radiographie pulmonaire, essentielle au diagnostic de la tuberculose non confirmée microbiologiquement, n’est disponible qu’au niveau des hôpitaux de référence. Son utilisation est limitée par la mauvaise qualité des radiographies et le manque de formation des cliniciens à leur interprétation pour le diagnostic de la tuberculose de l’enfant. Au niveau des centres de santé périphériques, le personnel de santé est souvent peu sensibilisé et peu enclin à porter un diagnostic de tuberculose chez l’enfant sans preuve microbiologique. Il existe jusqu’à présent peu de données sur pourquoi, comment et où décentraliser ces services.
Les progrès récents dans le domaine diagnostique pourraient contribuer à améliorer le diagnostic de la tuberculose de l’enfant au niveau des centres de santé périphériques. La formation et le mentorat clinique pourraient aider les cliniciens à la mise sous traitement sans confirmation microbiologique.
& Accès au communiqué de presse
IRD : Charlotte Gabet – presse@ird.fr



